讨论人为什么得糖尿病的话,要具体看是哪种类型。
一般来说,根据病因的不同,糖尿病分为4类:1型糖尿病、2型糖尿病、妊娠期糖尿病和特殊类型糖尿病。
1型糖尿病的病因以遗传/先天性为主,特点是体内分泌胰岛素显著下降或缺失,常常幼年起病,需要常年注射胰岛素;妊娠期糖尿病是在妊娠期间被诊断的糖尿病或糖调节异常(但不包括已经被诊断的糖尿病患者妊娠时的高血糖状态),通常在妊娠结束后消失;特殊类型糖尿病是指那些有明确病因的高血糖状态,如胰腺手术后继发的糖尿病、一些已经明确的单基因糖尿病等。
这三种类型在全世界上亿的糖尿病患者中还是少数派,真正的大头还是2型糖尿病,这也是成年人后天罹患的主要糖尿病类型,所以我们今天主要说说2型糖尿病。
2型糖尿病从何而来
2型糖尿病的特征有三个:高血糖、胰岛素抵抗和胰岛素分泌的相对受损,它与1型糖尿病在发病机制上的主要区别就是2型以胰岛素抵抗为主,胰岛素分泌只是相对受损,而1型就是胰岛素分泌的绝对不足了。
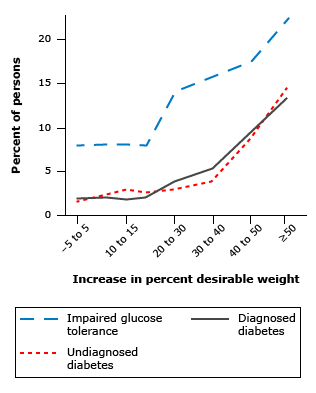
来源:【1】
作为一种常见疾病,2型糖尿病的患病率是随着肥胖程度和年龄的增长显著增加的。上图是体重与2型糖尿病发病率的关系,横轴是体重相对于理想体重增加的百分比。大家可以看到,随着体重的增高,发病率(黑线和红线)会出现明显升高。
在过去的数十年中,2型糖尿病的发病率有着显著的升高,很大程度上与肥胖和久坐不动的生活方式有关。
除了肥胖外,2 型糖尿病通常还伴有其他疾病,包括高血压、血脂异常(甘油三酯升高和高密度脂蛋白HDL降低),这种情况在医学上有一个专门的名词,叫做代谢综合征。大家常把中老年人的高血压、糖尿病、高血脂称为“三高”,“三高”之所以常常一起来,背后的原因就是代谢综合征。
那么,到底是肥胖的人容易得糖尿病,还是糖尿病的人容易发胖?减肥对预防糖尿病有用吗?已经得糖尿病的肥胖者减肥能够治好糖尿病吗?
要回答这些问题,就要从糖尿病发病过程中至关重要的“胰岛素抵抗”开始说起了:
什么是胰岛素抵抗?
字面意思,胰岛素抵抗就是细胞对胰岛素产生了抗拒,胰岛素抵抗(Insulin Resistance)是指胰岛素作用的靶器官(如肝、肌肉)对胰岛素作用的敏感性下降,即正常剂量的胰岛素产生低于正常生物学效应的一种状态。通俗来讲,胰岛素还是从前的胰岛素,但靶器官们却不再听它下达的指令了,作为体内唯一的降糖激素它失效了,不能降糖了。
糖尿病之所以与肥胖和代谢综合征如影随形,就是因为胰岛素抵抗可能在这些异常的发生中起重要作用,肥胖带来胰岛素抵抗,胰岛素抵抗导致糖尿病和一系列其他代谢异常。胰岛素抵抗就是链接代谢综合征患者血糖、血压、血脂等一系列异常的核心节点。
那为什么会产生胰岛素抵抗呢?
原因主要是一个字——胖。
除罕见的几种由胰岛素受体基因突变或缺失所致,多数胰岛素抵抗由遗传因素、环境因素及不良生活方式相互作用而引起。很多长期高热量的饮食摄入导致营养过剩,便利的交通工具和工作环境也极大减少了人的体力活动,从而减少热量消耗,进一步促进过多的热量转换为脂肪储存在体内,导致肥胖、胰岛素抵抗的发生
肥胖会导致外周抵抗胰岛素介导的葡萄糖摄取,并且还可能降低负责分泌胰岛素的 β 细胞对葡萄糖的敏感性,这是由于脂肪组织除了储存脂肪的作用,本身也是一种内分泌组织,脂肪会向人体释放一系列调节内分泌状态和炎症活动的因子,称为脂肪因子。
常见的脂肪因子有脂联素、抵抗素、瘦素、RBP4、Obestatin等,以脂联素为例,它的水平随着腹内脂肪堆积而降低,并随着健康饮食模式和运动而增加。低脂联素水平与高循环水平的胰岛素和促炎细胞因子相关,所有这些都会导致人体胰岛素抵抗相关的表现。而另一种脂肪因子抵抗素则是能够促进体内葡萄糖的产生,同时减少葡萄糖的摄取。此外,脂肪组织还能通过一种名为JNK的信号传导通路干扰胰岛素的作用,促进胰岛素抵抗的发生……

这些研究发现也可以用一个通俗的方式理解,即出现胰岛素抵抗的人体内脂肪细胞达到了最大容量,当体内的脂肪存量超过这个最大容量时,就容易出现胰岛素抵抗。脂肪细胞储存脂肪的能力因人而异,也因人种而异。很多欧美人胖到三四百磅都没有糖尿病,相反亚洲人的脂肪细胞存储脂肪的能力有限,就很容易产生胰岛素抵抗。
所以,胰岛素抵抗就是链接肥胖和糖尿病的枢纽。它是肥胖与各种疾病联系的枢纽,所以表现为胰岛素抵抗与肥胖的相关强度最高。这也意味着胰岛素抵抗与肥胖的关系最直接,先于其它代谢紊乱发生。胰岛素抵抗导致脂肪合成、葡萄糖向细胞内的转移利用等过程受到抑制,引起循环中TG、脂肪酸和葡萄糖堆积,即血脂、血糖异常。
“糖胖”不只要看体重
进一步地,肥胖与胰岛素抵抗的关系,很明显地体现在了糖尿病上。
肥胖与糖尿病的关系如今已有大量的研究证据证实。在肥胖人群中发生糖尿病的风险相比健康人群明显要高,超过 80% 的 2 型糖尿病都与肥胖有关,轻、中、重度肥胖者患糖尿病的风险分别是正常体重者的 2 倍、5 倍和 10 倍。
学术界也有一种观点,认为肥胖与胰岛素抵抗是机体同一生理状态下的内外两种表现——机体在整体外观上表现为肥胖,而内环境则表现为胰岛素抵抗,二者伴随发生。
所以,胖真是一个百害无一利的事情。
需要注意的是,当我们讨论糖尿病与肥胖的关系时,需要关注自己的体重,但不能只关注自己的体重。
因为有些肥胖是无法通过体重体现出来的,还要看另外一个重要的指标——腰围。
在很多人印象中,那种全身布满脂肪的人才是肥胖。用医学术语说,这叫全身性肥胖,再形象一点,称均匀性肥胖,也就是脂肪匀称地积聚在四肢及胸腹。
但除了全身性肥胖外,还有一种肥胖名为“腹型肥胖”。
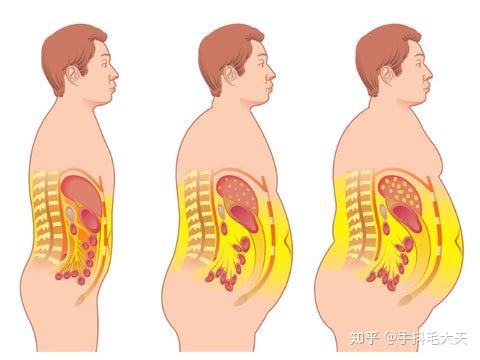
腹型肥胖
腹型肥胖者的脂肪主要沉积在腹部的皮下,以及肚子里的肝脏、胰腺、胃肠道等器官周围和内部。所以腹型肥胖又形象地称为称中心性肥胖、内脏型肥胖。
典型特征就是肚子大,也俗称啤酒肚、将军肚。腹型肥胖多表现为苹果型身材,腰围大于臀围,四肢较细。通常,BMI≥ 25 kg/m2 时,可能有腹型肥胖。然而在体重指数正常的人群中,还有 14% 的人会表现为腹型肥胖。所以,医生诊断肥胖,不都是体重说了算。
前面说过,肥胖本身会和体内分泌的胰岛素发生对抗,使身体对胰岛素变得不敏感,不能发挥正常降糖作用,从而引发 2 型糖尿病。而全身性肥胖人群患糖尿病的风险是正常人群的 3.7 倍,腹型肥胖患者患糖尿病风险达到正常人群的 10.3 倍!
也正是因为如此,有人把这种与糖尿病/代谢综合征高度相关的肥胖称为“糖胖”。
有的人也许现在还未发病,但也已经出现了腹型肥胖,此时不能等闲视之。积极防治腹型肥胖的发生很有必要,即使体重指数正常,但腰围超标,也要积极干预。赶快管住嘴,迈开腿,减重瘦腰。
但鼓励大家控制体重并非是鼓励大家盲目节食减肥。首先对于BMI没有超过25且腰围正常的朋友就没有必要着急减肥,对于确实需要减肥但又不知道如何减肥的,可以找时间去医院挂个营养科的门诊看看。在医生指导下,根据身高、体重确定饮食摄入方案,坚持执行会比自己三天打鱼两天晒网的减肥快得多也稳固得多。对于已经出现明显肥胖甚至糖尿病症状的朋友,则建议一步到位到内分泌科就诊,医生会有一系列从饮食到药物的组合拳帮助大家尽量改善体重。
再就是进行有氧运动,如每天快走大于 30 分钟,每周至少坚持 5 天。如果实在减不下来,还可以求助医生,使用一些药物甚至进行手术治疗。
总而言之,就是一定要关注自己的体重和腰围,如果要超标趋势的,一定要早早控制。节食再痛苦,也比不上真得了糖尿病以后的痛苦。
<hr/>此文章将被收录于「2型糖尿病的控糖秘籍—科学体重管理」,感谢礼来对大众健康教育的支持。
参考资料:
- American Diabetes Association. Harris MI. Impaired glucose tolerance in the US population. Diabetes Care 1989; 12:464.
- Pradhan AD, Manson JE, Rifai N, et al. C-reactive protein, interleukin 6, and risk of developing type 2 diabetes mellitus. JAMA 2001; 286:327.
- Vozarova B, Weyer C, Lindsay RS, et al. High white blood cell count is associated with a worsening of insulin sensitivity and predicts the development of type 2 diabetes. Diabetes 2002; 51:455.
- Rekeneire N, Peila R, Ding J, et al. Diabetes, hyperglycemia, and inflammation in older individuals: the health, aging and body composition study. Diabetes Care 2006; 29:1902.
- Jaganathan R, Ravindran R, Dhanasekaran S. Emerging Role of Adipocytokines in Type 2 Diabetes as Mediators of Insulin Resistance and Cardiovascular Disease. Can J Diabetes 2018; 42:446.
- Haffner S, Temprosa M, Crandall J, et al. Intensive lifestyle intervention or metformin on inflammation and coagulation in participants with impaired glucose tolerance. Diabetes 2005; 54:1566.
- Muhlestein JB, May HT, Jensen JR, et al. The reduction of inflammatory biomarkers by statin, fibrate, and combination therapy among diabetic patients with mixed dyslipidemia: the DIACOR (Diabetes and Combined Lipid Therapy Regimen) study. J Am Coll Cardiol 2006; 48:396.
- Solomon DH, Massarotti E, Garg R, et al. Association between disease-modifying antirheumatic drugs and diabetes risk in patients with rheumatoid arthritis and psoriasis. JAMA 2011; 305:2525.
- Tsalamandris S, Antonopoulos AS, Oikonomou E, et al. The Role of Inflammation in Diabetes: Current Concepts and Future Perspectives. Eur Cardiol 2019; 14:50.
|