说一说很多人关心的甲状腺结节。
这篇文章除了最后一部分(JAMA Oncology前几个星期时间刚发的一个研究),其他都是我几年前写过的。之所以要提甲状腺结节,一方面这是体检中最常发现的问题,给很多人带来了焦虑和不安,我也收到过周围很多亲戚朋友的咨询;另外一方面,目前对于甲状腺结节的筛查和治疗更加慎重,例如在卫健委2022版的甲状腺癌诊疗指南中,已不推荐对一般人群行甲状腺肿瘤的筛查。
1.首先,在说甲状腺结节之前,咱们简单说说甲状腺是干嘛的。
甲状腺是我们脖子上很小的一个内分泌器官,大概位置是在男性喉结下面1-2指宽的地方,其形状则有点像蝴蝶,分为左叶、右叶和峡部(图1)。它的功能很简单但也很重要,主要是分泌激素调节维持咱们新陈代谢的速度。
简单说完甲状腺,咱们再来说甲状腺结节。实际上,现在发现甲状腺结节的人非常多。
根据不同的研究,正常人的甲状腺结节发现率在19%~67%之间,通常来说女性的发病率会比男性更多一些。
我们随便抽取几项研究,比如之前云南的一项研究,正常体检中有9%的男性和36%的女性发现了甲状腺结节;而在另外一项黑龙江的研究当中,在1200名女性体检者中,有588人通过超声检查发现了甲状腺结节,发现率达到了49%。
这相当于几乎每2-3位女性中,就有1位有甲状腺结节。这是什么概念?我举个栗子,中国女性高血压的患病率大概是20%,也就说,你站在马路上放眼望去,患有甲状腺结节的女性比患有高血压的女性还多。
2. 而之所以近年来,甲状腺结节发现率这么高,主要得益于筛查手段的进步。
很多人在结节很小的时候就能被发现。而在这些结节当中,大家最关心的问题、也是最害怕看到的字眼就是——会不会是癌?
我们先说一个数字:5%。在所有甲状腺结节当中,大约有5%可能是恶性的。
但其实即便是恶性的,甲状腺癌也是一种预后非常良好的癌症,甚至在最新的指南当中,一部分甲状腺癌已经被踢出癌症的范畴了。
咱们这个后面详细说,先说说如何看懂超声报告。大多数患有甲状腺结节的人都是通过甲状腺超声发现的。然而,根据患者拿给我看的超声报告,我发现其中有不少其实是不符合诊疗规范的。
这里我们提一个术语——TI-RADS分类。
TI-RADS分类是甲状腺影像报告和数据系统分类与描述的缩写,由于中文名实在太长了,因此基本大家都只说英文名。大家可以看一下自己的甲状腺超声报告,如果有发现结节的话,看是否有TI-RADS分类。
这个分级是根据甲状腺结节的成分、形态、钙化、回声、边缘等情况,分为0-6类,级别越高,越有可能是恶性的(图2)。例如TI-RADS分级是2级,说明结节是良性的;如果是4b,则有10-50%的概率是恶性的。

之所以要做这个分类,主要原因是希望规范管理,避免因为医生的经验误差导致了错误的诊疗方案。
3. 那么,如果怀疑是恶性的,要不要穿刺?
那么对于其中一部分结节,比如直径大于1cm,并且有恶性可能的,医生会建议通过穿刺进行确诊。
听到医生的穿刺建议,很多人容易想到的问题就是——如果是坏的,穿刺会导致转移吗?
这个问题,有些医生常常给出模棱两可的回答,让患者自行选择,这就让患者更加焦虑了。实际上,在这里我可以非常明确给大家答案——
穿刺活检几乎不会导致转移。
这个「几乎」具体有多少呢?我引用之前国外的研究,在头颈部肿瘤中,在4万多例细针穿刺中,一共发现了5例转移,概率大概是0.012%。因此,根据国内外大量的研究,穿刺活检是非常安全的,对判断后续治疗方案至关重要,并且因为穿刺导致转移的情况极其罕见的。
所以简单来说,如果通过超声检查发现了需要活检的情况,患者应当接受活检,利远远大于弊,而不是直接进行手术切除。
穿刺活检的主要目的,是发现具体的病理类型,甲状腺癌有几种不同的类型,其治疗方案和预后是有所差异的。
比如最常见的乳头状癌,预后极好。一般癌症我们都是统计5年存活率(100名患者中生存超过5年的人数)的,而乳头状癌的10年生存率都能达到94%,其中占大多数(80%以上)的是低度恶性的乳头状癌,患者的10年生存率甚至能超过99%(图3~图5)。
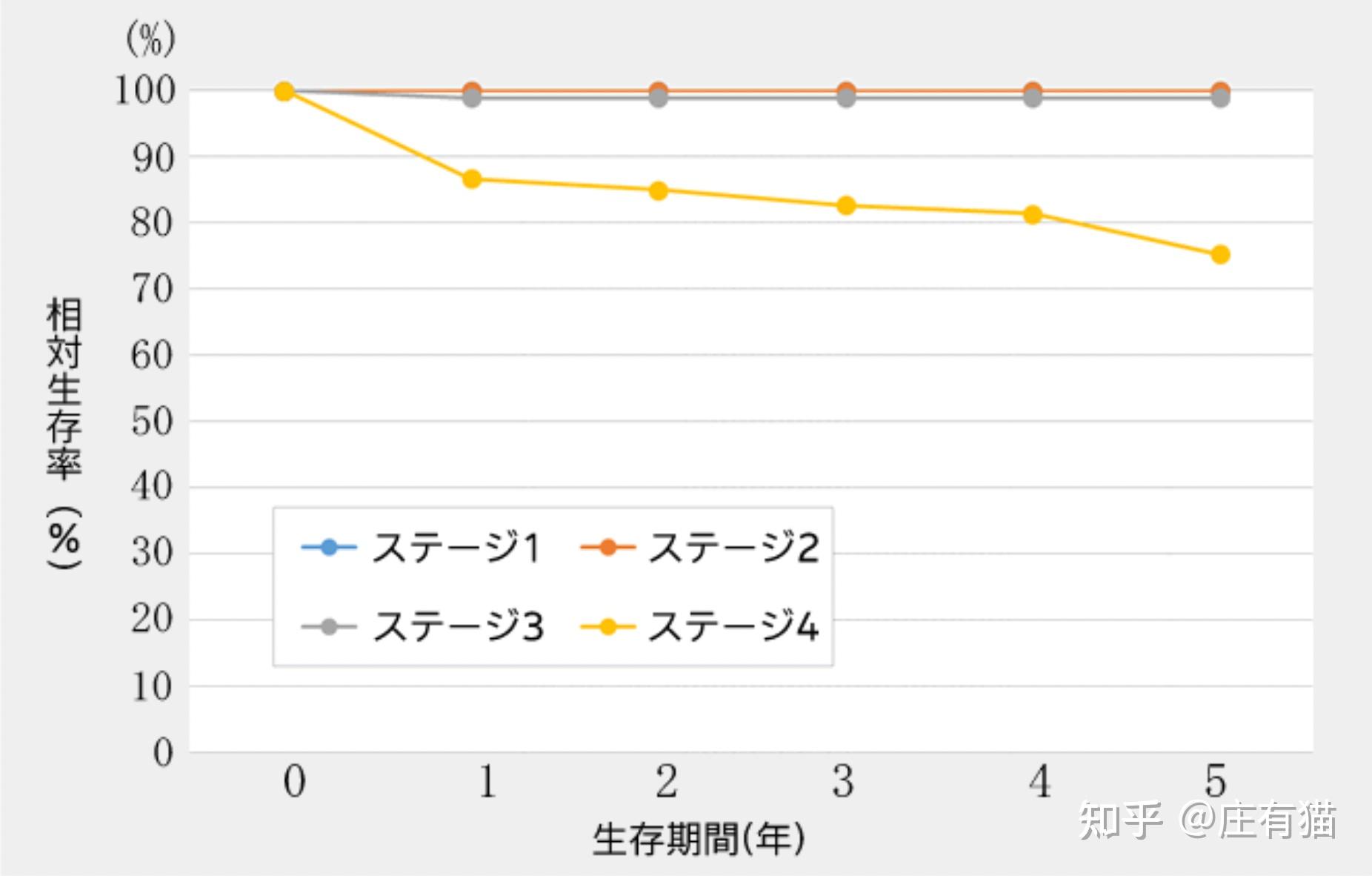
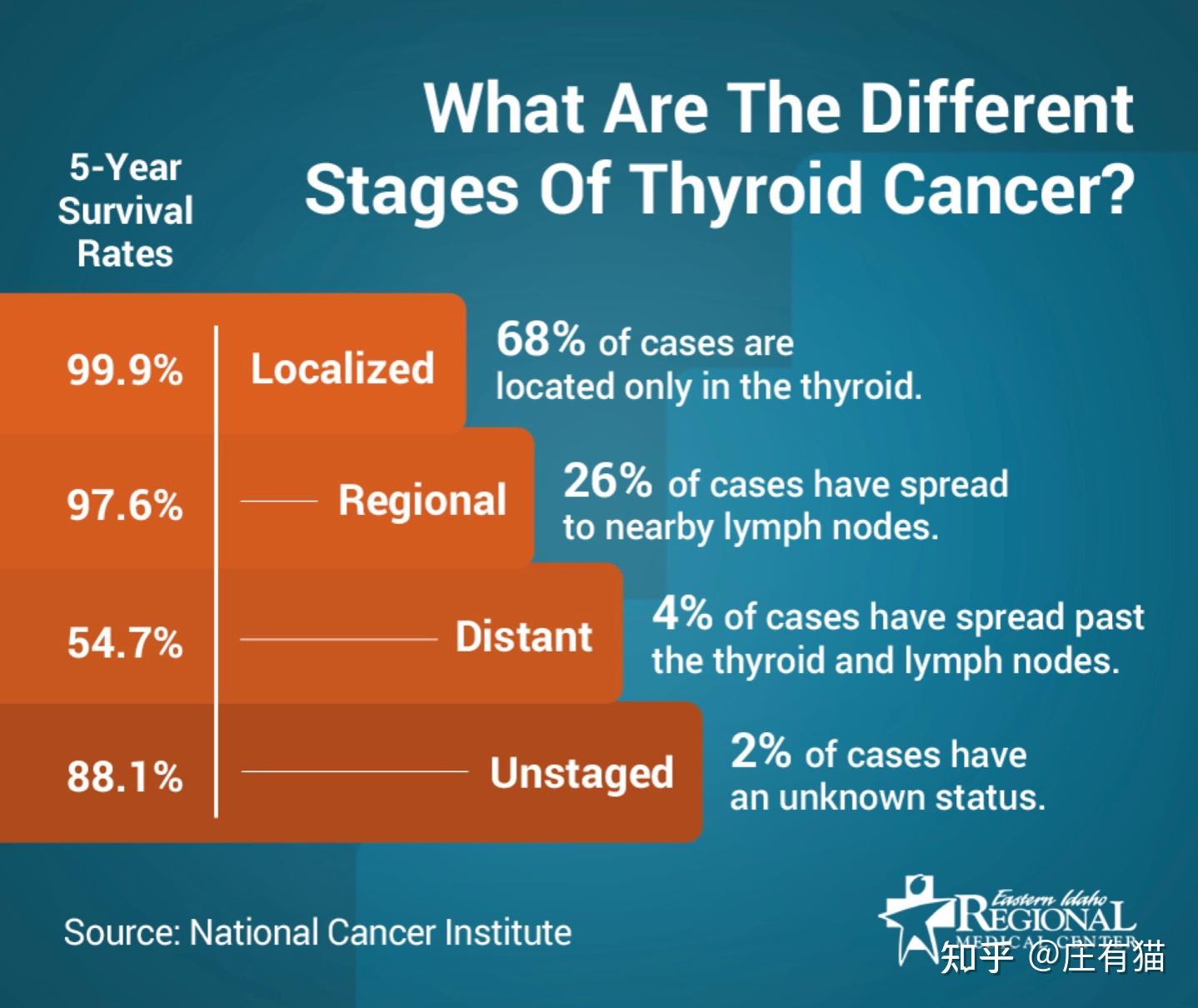

另外,除了看病理类型,另外一个评判标准是分期。我们根据肿瘤大小、淋巴结转移情况和是否有远端转移,将肿瘤分为I~IV期。而甲状腺癌即便出现远端转移(晚期),5年生存率仍然超过70%。
4. 如果穿刺确诊是癌,要不要切除?
医生要做的事情,说复杂复发,说简单也简单,那就是权衡利弊。
切除是根治许多早期肿瘤最重要的办法,如果有必要,患者应当尽早接受手术治疗。但是,治疗本身不可避免地会给患者带来一定伤害,我们称之为医源性伤害。如果治疗给患者带来的好处远远大于坏处,那就应该治疗,反之则需要慎重考虑。
现在国外很多医学研究证实,甲状腺癌存在过度诊断和过度治疗。说白了,很多人做了不该做的手术。甲状腺虽然不大,但是因为所在区域有许多重要的血管和神经,如果手术做得不好的话,会影响到术后的生活质量。主要影响在于:
-外观:甲状腺是个表浅器官,手术通常就在皮肤上开口,因此手术时候会在脖子上留一道疤,影响美观。虽然也有其它入路的手术(舌下、腋窝等),但是运用很少。当然在所有的影响中,这一点可能是影响最小的。
-内分泌:甲状腺是个内分泌器官,切除后会引起甲状腺素的分泌不足,患者可能需要在术后数月甚至终身服用优甲乐。另外有时候手术可能会伤及甲状旁腺,引起缺钙的问题。
-喉返神经:手术有可能会伤及喉返神经,引起术后饮水呛咳、声音嘶哑的问题,持续时间多长因人而异。
鉴于甲状腺手术给患者带来的受益和风险,目前美国甲状腺协会对手术采取了更加谨慎的态度,官方建议是,如果活检确认是乳头状癌,并且直径<1cm,不推荐手术切除,而是建议积极的观察,通常来说,每6-12个月做一次超声复查就可以了。同样的还有其他一些国家和地区,尤其是在日本,日本是较早采取对一些甲状腺微小乳头状癌(PTmC)进行主动监测的国家,东京有超过一半的PTmC患者处于主动监测状态。
5. 而就在上个月,JAMA Oncology也发表了一项研究,表明对于低风险甲状腺癌,主动监测可能是一种可选的策略。
这项研究是2014年~2021年洛杉矶一家大型医学中心进行的,研究人员对222名≤20mm的甲状腺癌患者进行了随访,这些患者的中位年龄是46.8岁,76.1% 为女性,可自行选择主动监测(112人)或者立即手术(110人)。

选择主动监测的患者,前2年每6个月做一次甲状腺超声检查,之后每1年做一次;对于主动监测期间尺寸增长超过5mm或者体积增长超过100%的患者,建议手术(延迟手术组)。
研究人员发现,在选择主动监测的112名患者中,在末次随访时(中位时间37个月)有90%都选择继续监测,没有做手术。在监测期间,病灶增长5mm或以上的有10.8%,体积增长超过100%的有13.7%,另外还有41%的患者在主动监测期间肿瘤缩小,所有人均未出现淋巴结转移或者远处转移。
此外,在立即手术组的110名患者当中,有6.4%和0.9%的患者出现暂时性甲状旁腺功能减退和喉返神经麻痹,但是没有永久性的。
最终,在主动监测组(包括从中分出来的延迟手术组)和立即手术组当中,总体生存率均为100%。需要注意的一点是,选择立即手术的患者当中,她们的基线焦虑水平明显高于选择主动监测的患者,即便她们选择治疗干预之后,这种差异在四年的随访中依然存在。
因此这项研究结果表明,大多数确诊的低危甲状腺癌(直径≤20mm)病例,选择更为宽松的主动监测似乎是可行的,并且不会明显影响患者预后。这也和近年来其他一些研究结果相印证,即对于一些低危甲状腺癌患者来说,不是一定要争分夺秒做手术的。
当然在这里我们还是要强调一点,具体每位甲状腺结节/ 甲状腺癌患者的情况,还需要听从主治医生建议,一些高风险的甲状腺癌还是有必要尽快手术。总体来说,在临床上需要结合患者的影像和病理结果、手术风险/获益以及患者的认知程度综合判断,相信将来会有越来越多的高质量研究,会对是手术还是主动监测给出更加准确的证据,避免过度治疗。
最后,感谢大家耐心读完全文,我稍微总结一下:
-目前甲状腺结节的发现率很高,但现在已经不建议一般人群做甲状腺筛查;
-绝大多数甲状腺结节都是良性的,不需要过度担心,做好随访复查即可;
-对于低危甲状腺癌是否有必要手术,需要慎重权衡风险和收益。 |