年纪轻轻患上高尿酸血症未必是坏事
是好事还是坏事,取决于你是否积极、合理的治疗
第 1 种情况:如果血尿酸、痛风发作频次得不到控制的话,随着年龄增加身体会越来越差
临床上,高尿酸血症定义:在正常的嘌呤饮食状态下,非同日两次空腹血尿酸血尿酸水平男性高于420 μmol/L,女性高于360 μmol/L。
临床上,痛风的定义:由于关节滑囊液中的尿酸结晶析出,形成尿酸盐晶体诱发的一种关节炎症。
约 5%~18.8% 高尿酸血症发展为痛风
高尿酸血症/痛风若未有效治疗,5年后12%患者出现痛风石,20年后痛风石的比例为70%[1]。
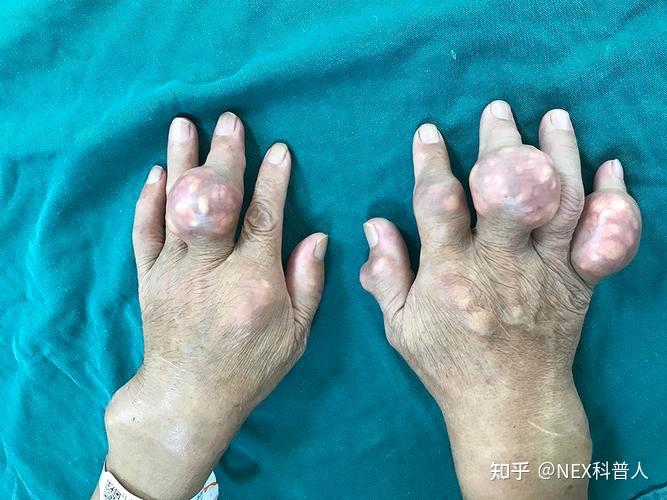
痛风石案例
据统计,若高血尿酸/痛风不及时治疗,50%患者会有严重的关节变形而导致残性瘫痪,95%引发肾炎,肾结石、慢性肾脏疾病及30%的患者引起尿毒症,50~70%导致肥胖,12.2~26.9%患者出现糖尿病,47.2~77.7%的患者会诱发高血压,67%的患者会伴发高血脂。同时,长期的高尿酸血症还会诱发冠心病、心衰、周围动脉硬化病、呼吸系统疾病、神经系统疾病、女性妊娠并发症、勃起功能障碍等[1~3]。
高尿酸血症、痛风、残疾和并发症会形成一个恶性循环
即:并发症、残疾也会加重高尿酸血症、痛风
尿酸高对生活会有什么影响?第 2 种情况:仅通过降尿酸药物、消炎止痛药物进行控制的话,随着年龄的增加会出现严重的肠道、肝脏、肾脏疾病
主要原因是:药物降尿酸、消炎止痛虽然临床效果显著,但长期用有副作用
市面上降尿酸药物应用最多的是非布司他、苯溴马隆、别嘌醇
缓解急性痛风的消炎止痛药物应用最多的是秋水仙碱、非甾体类抗炎药、糖皮质激素类药物
但是这些药物都是小分子化药,都存在大量的副作用:
求大神解答非布司他,苯溴马隆,别嘌醇这三种药都有什么副作用啊?别嘌醇的主要副作用是:① 严重皮肤过敏反应(疤痕),与HLA B*5801密切相关,在中国人中约20%的人携带这个基因,汉族人中携带这个基因的比例更高;约 36.5% 的患者会出现关节红、热、肿胀、痛风发作
非布司他的主要副作用是:① 增加不可预知的心脏相关的死亡和全因死亡风险,2017 年 FDA 添加黑框警告;② 约 43.5% 的患者会出现关节红、热、肿胀、痛风发作;③短期用药出现可逆的肝毒性,长期用药出现不可逆的肝毒性
苯溴马隆的主要副作用是:① 严重的肝毒性;② 短期用药会导致尿酸类肾结石,长期用药会导致肾脏永久性损伤,导致肾功能不全,严重者可能会出现尿毒症
秋水仙碱的主要副作用是:肠蠕动增加、腹部绞痛、腹泻、恶心、呕吐等胃肠道症状,严重时可能致死
非甾体类抗炎药的主要副作用是:① 肠蠕动增加、腹部绞痛、腹泻、恶心、呕吐等胃肠道症状;② 肾毒性,心血管系统疾病患者禁用
糖皮质激素类药物的主要副作用是:① 造成水、盐、糖、蛋白质及脂肪代谢紊乱;② 减弱机体抵抗力;③ 抑制儿童生长发育
- 如果用食疗、改善生活习惯为主,药物为辅的方法,可以很好的控制血尿酸、预防痛风发作
- 或者仅用食疗、改善生活习惯的方法,就可以很好地控制血尿酸、预防痛风发作
痛风的预防、治疗是综合性的,《高尿酸血症和痛风治疗的中国专家共识》和《2019年中国高尿酸血症和痛风诊疗指南》建议[1,2]:
- 急性痛风发作时,若未正在进行降尿酸治疗,先进行急性痛风治疗
- 痛风急性发作完全缓解2~4周后,开始降尿酸药物治疗
- 正在服用降尿酸药物的痛风急性发作患者 ,不建议停用降尿酸药物,同步进行急性痛风治疗
主要有 3 种手段:
- 食疗
- 改善生活习惯(如上所述)
- 药物治疗(发作时的消炎止痛治疗与降尿酸药物治疗)
三种手段各有优缺点:
- 药物治疗效果最好,安全性最差,长期用会造成严重的副作用
- 改善生活习惯的优势是无安全性隐忧,缺点是效果差、患者难以坚持
- 食疗的安全性与改善生活习惯相当,效果远好于改善生活习惯但弱于药物治疗。既兼顾了药物的效果,也很好的消除了潜在的副作用
临床上,高血尿酸的治疗是有标准流程的,治疗手段的选择主要依据血尿酸值、痛风史、并发症情况[1,2]:
a. 如果痛风只发作过一次,且无其他并发疾病
- 不需要药物治疗的血尿酸值:420 μmol/L<血尿酸<480 μmol/L 的话,建议不吃药,通过改变饮食、运动等生活习惯,逐步降低血尿酸;若3~6个月后,血尿酸无法降低 ,建议进行药物治疗,控制血尿酸<360 μmol/L,尿酸稳定在正常范围 1~2 个月后,逐步停药,继续坚持改善的生活习惯,稳定血尿酸。
- 需要药物治疗的血尿酸值:如果血尿酸≥480 μmol/L的话,建议直接吃药降尿酸,控制血尿酸<360 μmol/L,尿酸稳定在正常范围 2~3 个月后,逐步停药,继续坚持改善的生活习惯,稳定血尿酸。
b. 痛风仅发作过一次,有其他并发疾病;或者痛风发作过 2 次以上;或者有痛风石患者
- 不需要药物治疗的血尿酸值:血尿酸<300 μmol/L
- 需要药物治疗的血尿酸值:如果血尿酸≥420 μmol/L的话,建议直接吃药降尿酸,控制血尿酸<300 μmol/L,尿酸稳定在正常范围 2~3 个月后,逐步降低药物用量或停药,继续坚持改善的生活习惯,稳定血尿酸的同时,逐步使沉积的尿酸盐晶体持续溶解
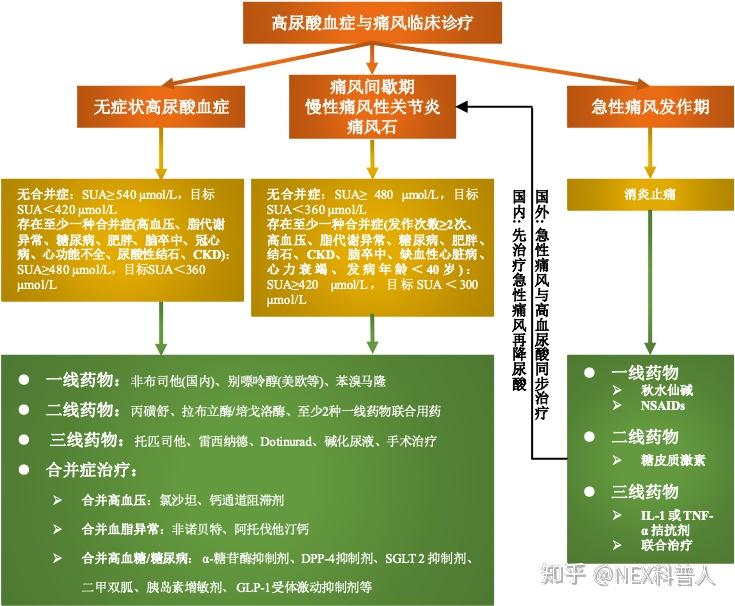
高尿酸血症/痛风的临床治疗流程
因此,要想实现临床治愈痛风,最好的方法是:
- 食疗与改善生活习惯为主
- 间歇式降尿酸药物治疗、间歇式消炎止痛药物治疗为辅
第一步:若处于痛风发作阶段,先进行止痛消肿治疗;若不处于痛风发作阶段,直接进入第二步
1. 急性痛风的物理治疗、外用药物治疗
在痛风急性发作期,应嘱咐患者尽量减少活动,卧床休息,抬高患肢
采取局部冰敷(或硫酸镁湿敷),这样可以降低温度,缓解红肿和疼痛原因是:
急性痛风的炎症(涵盖疼痛、水肿)一般在 12~36 小时左右达到最高峰,在这个阶段冰敷可以减弱关节炎症强度,而热敷会加强炎症。
在痛风发作的 12 h 以内开始用消炎止痛药物,可以大大降低关节炎症,减弱患者痛感、水肿
在痛风的 12~36 h 以内用药也可以发挥比较强的降低关节炎症的作用,减弱患者痛感、水肿,但是其效果弱于在 12 h 以内开始用药的效果
在痛风发作的 36 小时以后开始用消炎止痛药物,治疗效果有限,临床数据显示有些患者完全无效。
切记,不可在此时进行按摩和热敷,热敷会扩张血管,加重局部肿胀及疼痛。
对局限于 1~2 个关节的持续痛风发作,为快速有效缓解症状,可关节腔内注射长效甾体类激素(如复方倍他米松或曲安奈德)。
2. 急性痛风的药物治疗
可用药物有:秋水仙碱、非甾体抗炎药、糖皮质激素类药物,其中秋水仙碱的临床应用最广泛,如果秋水仙碱无效,再选择非甾体抗炎药或者糖皮质激素类药物。
应尽早给予药物控制急性发作,越早(24小时内)治疗效果越佳,超过 36 小时再用药,效果会非常差
痛风急性发作持续多久?详细用药原则如下[1,3~6]:
- 普遍优先推荐秋水仙碱,医生们也会根据患者的身体状况,推荐非甾体抗炎药、糖皮质激素类药物[3~5]
- 小剂量秋水仙碱治疗痛风急性发作同样有效,小剂量秋水仙碱比大剂量治疗反应好、更安全
- 对于重度肾功能或肝功能损害的患者,优先推荐非甾体抗炎药,如塞来昔布、尼美舒利、依托考昔、帕瑞昔布、双氯芬酸、吲哚美辛、布洛芬、萘普生等[3~5]
- 对秋水仙碱、非甾体抗炎药不耐受、疗效不佳或存在禁忌的患者以及痛风发作累及多关节、大关节、或合并全身症状的患者,推荐糖皮质激素,如泼尼松 (30~35mg/d)、氢化可的松、地塞米松等[3,6]
- 对于无法口服药物的患者,也可使用甲泼尼龙0.5-2mg/kg静脉注射或肌肉注射一次[3]
- 对于1-2个关节受累且无法口服药物的患者,考虑关节内注射皮质类固醇[3]
- 疼痛视觉模拟评分≥7、≥2个大关节受累、多关节炎、或一种药物疗效差的患者,推荐药物联用,可用方案有:秋水仙碱+NSAIDs、秋水仙碱+口服激素、关节腔内注射激素+口服激素/NSAIDs/秋水仙碱,不推荐NSAIDs联合全身使用激素。药物用量为:两药均足量或:一种药物足量、另一种药物预防用量[3]
- 上述药物治疗无效的难治性急性痛风,或者当患者使用上述药物有禁忌,推荐使用IL-1受体拮抗剂治疗,如卡纳单抗、阿那白滞素等[3,5]

不同指南中秋水仙碱的用法推荐
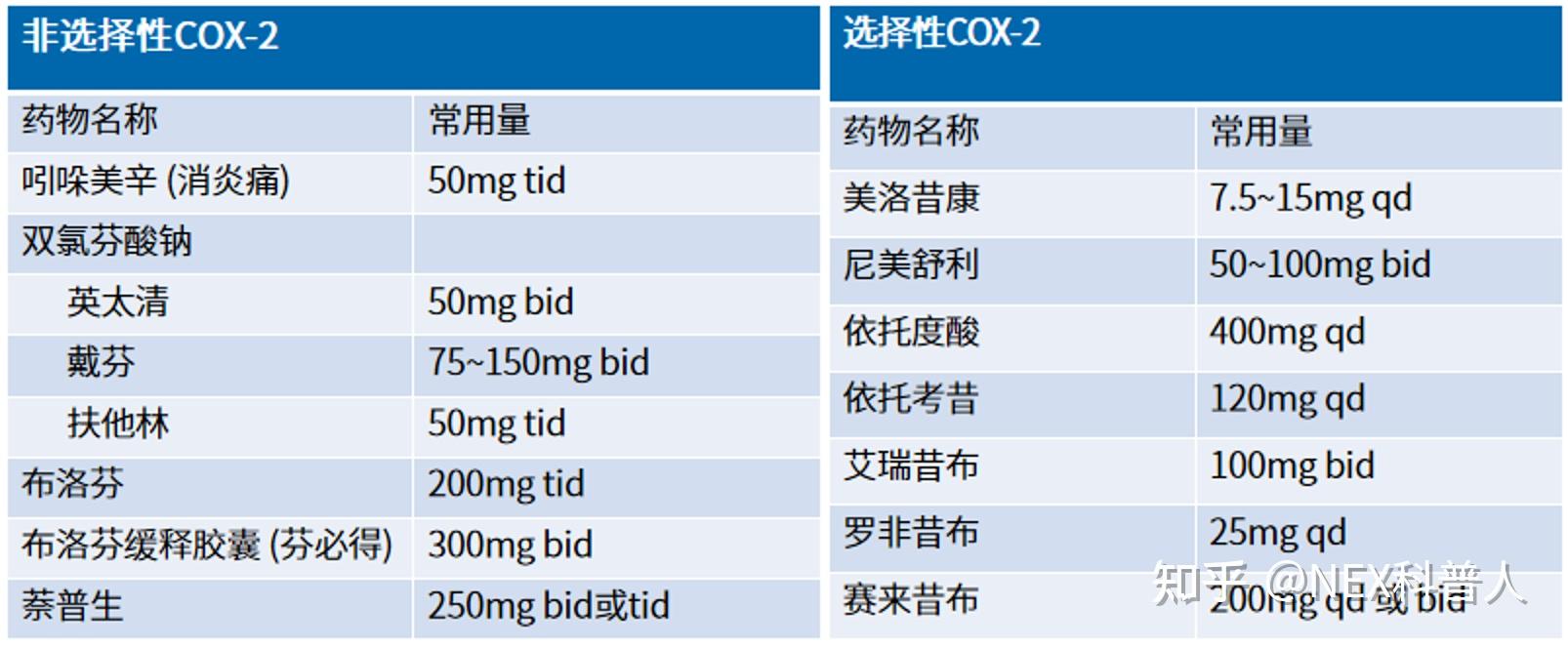
常用NSAIDs的分类和用量
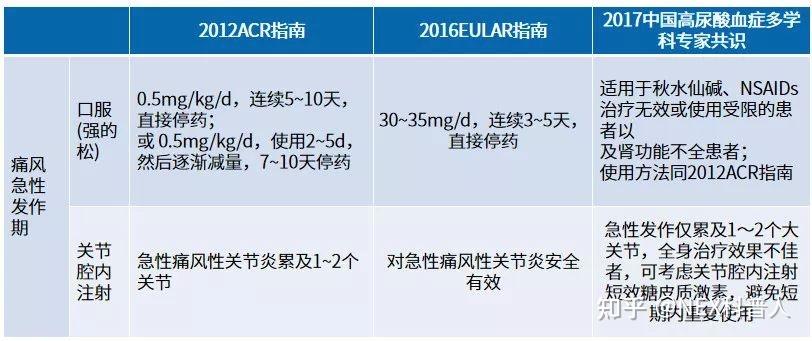
不同指南中糖皮质激素的用法推荐
第二步:痛风症状缓解 2~4 周后或无痛风发作时,进行降尿酸治疗,预防痛风发作
- 处于高血尿酸状态时,以降尿酸药物为主,改善生活习惯、食疗为辅
- 血尿酸降到控制范围后,以改善生活习惯、食疗为主
1. 食疗:药食同源组分和益生菌
研究发现:樱桃、菊花、甘草、粟米草、番石榴叶、洋葱、茶、膳食纤维、牡丹皮、菊苣、生姜、姜黄、金线莲、胡椒、黄连等均既可以降低血尿酸,也可以有效缓解关节的疼痛、肿胀,对痛风具有极好的治疗与预防双重作用。
大量临床研究发现维生素 C 可以显著降低血尿酸和痛风风险:
- 对于血尿酸> 420 μmol/L 患者,500 mg/d Vc 平均每月的降尿酸能力为 30~60 μmol/L
- 对于存在严重肾脏疾病患者,250 mg/d Vc 平均每月的降尿酸能力为 48~60 μmol/L,血尿酸的降低后其降低速度减慢
- 高剂量的 8g Vc 对血尿酸>420 μmol/L 和血尿酸≤ 420 μmol/L 的痛风患者均具有降尿酸效果,3天的高剂量服用初始血尿酸 588 μmol/L 患者降低 138 μmol/L,初始血尿酸≤420 μmol/L 患者降低 66~102 μmol/L
痛风患者需要补充哪些维生素?另外,研究发现肠道菌群通过调控嘌呤合成、尿酸代谢、尿酸排泄、慢行系统性炎症诱发高尿酸血症、痛风, 高尿酸血症、痛风会使肠道菌群结构进一步紊乱,加剧高尿酸血症、痛风的恶化。同时也发现,降低血尿酸、缓解痛风可以改善肠道菌群结构,改善肠道菌群结构可以降低血尿酸。
因此,打破“肠道菌群紊乱↔高尿酸血症、痛风”恶性循环的任何一个环节,就可以降尿酸、治疗痛风。若能实现益生菌在肠道的终生定植,可以让患者摆脱终生治疗,实现高尿酸血症、痛风的根治
最早被验证具有降尿酸能力的益生菌是格氏乳酸杆菌PA-3,但是其仅通过降解外源性嘌呤来降低血尿酸,降尿酸能力有限
越来越多的研究发现一些益生菌可以通过改善肠道微生态、降解外源性嘌呤、抑制黄嘌呤氧化酶活性、降解肠道尿酸、缓解慢行系统性炎症,降低血尿酸、治疗痛风
益生菌降尿酸有什么好处?2. 改善生活习惯的措施有:
既可以降低血尿酸,也可以降低血尿酸以外的其他因素的变化诱发的尿酸盐晶体的沉积,进而降低痛风发作的风险
《2022年高血压伴无症状高尿酸血症管理中国专家共识》引用的荟萃分析显示,膳食治疗可以降低10~18%的血尿酸或使血尿酸降低 70~90 μmol/L
详情如下:
- 主食类:粗粮为主,精粮为辅(精良不可不吃,但要少吃)
- 蔬菜类:低嘌呤蔬菜放心食用 ,中、高嘌呤蔬菜适量食用,如发芽豆类、芦笋、紫菜、菌菇类等高嘌呤含量蔬菜,依据血尿酸水平适量食用
- 荤类食物适量食用:海参、海蜇皮的嘌呤含量低,可以放心食用;鲨鱼皮/蚬子/鱼翅/鲍鱼/鸡肉/鸭肉/猪肉/牛肉/羊肉等中嘌呤含量荤类食物、动物内脏/白带鱼/鲨鱼/海鳗/牡蛎/蛤蜊/干贝等高嘌呤含量的荤类食物依据血尿酸水平适量食用(能不吃就不吃)
- 汤类及火锅:低嘌呤食物制备的可以吃,中、高嘌呤含量食物制备的禁吃或少吃
- 水果,尤其是富含维生素 C 和黄酮类组分的水果:多吃富含维生素 C 的水果(刺梨、酸枣、沙棘、木瓜等);多吃含糖量低,尤其是果糖含量低的水果(番石榴、雪莲果、柠檬、樱桃、李子、杏、菠萝等);适量食用含糖量不高,但是也不低的水果(草莓、杨梅、梨、葡萄、鲜荔枝、鲜桂圆、猕猴桃等);禁吃含糖量高,尤其是果糖含量高的水果(苹果、橙子、榴莲、无花果、柿子、哈密瓜、冬枣、黄桃、车厘子、提子、释迦、香蕉、山楂、椰子、水蜜桃、石榴、蜜桔等,各类干果、果脯也应该禁吃)
- 饮品:禁喝酒及含酒精饮料、含糖饮料(汽水、功能饮料、能量饮料、玉米及其他各类糖浆等),多喝水(尤其是碱性水)、咖啡、牛奶、淡茶
- 可以多吃低嘌呤含量的高蛋白食物,但是要适量:总乳制品、总牛奶、低脂乳制品、低脂牛奶、低脂酸奶和奶酪,尤其是酸奶;多吃鸡蛋、鸭蛋等蛋类补充蛋白质,尤其是蛋清部分;多吃蔬菜(如白菜、卷心菜、莴苣、苋菜、雪里红、茼蒿菜、芥菜叶、水瓮菜、韭菜、韭黄、芥蓝、蕃茄、茄子、瓜类、萝卜、甘蓝、葫芦、青椒、洋葱、葱、蒜、蒜头、姜、木耳、榨菜、辣椒、泡菜、咸菜等)、多吃粗粮(糙米、小米、藜麦、荞麦、大麦、马铃薯、甘薯、山芋、冬粉、荸荠等)补充蛋白质
- 禁吃高脂肪食物:吃肉要选脂肪含量低的;烹调用油选择植物油;花生、核桃、瓜子、腰果、芝麻、栗子、莲子、杏仁等坚果脂肪含量高,也要少吃;少吃或不吃黄油、烘焙食品、薯片、饼干、冷冻食品、罐头、奶油饮料等
- 少用食盐,尤其是并发高血压、高脂血症患者:限制在4g/天以内
- 运动:中强度有氧运动可以降低血尿酸,高强度有氧运动与无氧运动会升高血尿酸
- 避免外伤、受凉
- 避免劳累
- 不要熬夜
尿酸高的人什么东西不能吃?3. 药物降低血尿酸
用药原则如下[1]:
- 若无并发症,直接依据身体耐受状况,选择特异性降尿酸药物
- 若有并发症,首先确认是否使用了升高血尿酸的药物。如有,需要给予纠正
- 若有并发症,优先使用具有降低血尿酸作用的相应并发症的药物进行治疗。若降尿酸效果不佳,采用“上述药物+低剂量特异性降尿酸药物”的联合治疗。仍然若降尿酸效果不佳,再逐步增加特异性降尿酸药物剂量
- 若有并发症,临床上尚无具有降尿酸作用的药物可用,对于并发症有限选用没有升高血尿酸的药物或升高血尿酸较弱的药物。降低血尿酸直接选用特异性降尿酸药物
特异性降尿酸药物选择依据如下:
- 基于药物的安全性、有效性及肾功能不全III期以上的患者,优先推荐药物非布司他。
- 对于肾功能正常或轻度受损、非布司他效果不佳的患者,优先选择苯溴马隆。
- 对于肾功能受损、泌尿结石史、促进尿酸排泄药物无效的患者,优先推荐非布司他,次选别嘌呤。
- 单药足量、足疗程治疗,血尿酸仍未达标的患者,可考虑应用两种不同作用机制的降尿酸药物。
- 若抑制尿酸生成和促进尿酸排泄药物均无效或患者存在禁忌症等情况,推荐促尿酸分解药物尿酸氧化酶(但是国内尚未上市),且不能与其他降尿酸药物联用。
除了吃降酸药,还有什么好方法可以降低尿酸?a. 别嘌醇用法用量口服后经胃肠道吸收,在肝内代谢为有活性的羟嘌呤醇,全部经肾脏排出体外,服药后 2 ~ 6 h 血药浓度达到峰值,24 h 血尿酸浓度开始下降,2 ~ 4 周下降最明显,半衰期 14 ~ 28 h。
成人常用量:口服,初次剂量 50 mg,一日 1~2 次,每周可递增 50~100mg,至一日 200~300 mg, 分 2~3 次服。每 2 周测血和尿尿酸水平,如已达正常水平,则不再增量,如仍高可再递增,但最大量一般不大于每日 600 mg。
儿童常用量:口服,6 岁以内一次 50mg,一日 1~3 次;6~10 岁一次100 mg,一日 1~3 次。剂量可酌情调整。 本品口服后在肠道吸收生物利用度 47%,在血中与血浆蛋白结合率 99.2%,主要在肝脏代谢,半衰期为 5 ~ 8 h。在肝脏的代谢产物为非活性物质,49% 通过肾排泄,45% 经过粪便排泄,属于双通道排泄药物。
推荐非布司他片的起始剂量为 20 mg,每日一次。可在 2~4 周后根据血尿酸值逐渐增量,每次可增加 20 mg。最大日剂量为 80 mg。无需考虑食物和抗酸剂的影响,可餐前或餐后服用。
肝功能不全者:轻、中度肝功能不全(肝功能分级为Child-PughA、B级)的患者,一般无需调整剂量 苯溴马隆口服后 50% 被吸收其代谢产物,主要通过胆道排泄
小剂量起始,成人起始剂量 25-50 mg/d,2-5 周后根据血尿酸水平调整剂量至 75mg/d 或100 mg/d,早餐后服用,连用 3-6 个月或依据血尿酸水平逐步停药。
对于老年人,需要減量用药或遵医嘱:建议起始剂量为 25 mg,每日一次。可在 2~4 周后根据血尿酸值逐渐增量,每次可增加 25 mg 均为注射型,用药24小时内需密切监测血磷酸、血钾、血钙及血尿酸水平,警惕肿瘤溶解综合征(TLS)的发生,一般推荐每4小时检测上述指标一次
需到医院根据实际情况,医生给予注射治疗
1. 急性高血尿酸的降尿酸药物治疗————药物选择与上述“药物降低血尿酸”相同
2. 偶发因素诱发的痛风发作的消炎止痛治疗———— 与“第一步”相同
参考文献:
1. 中华医学会内分泌学分会. 中国高尿酸血症与痛风诊疗指南(2019) [J]. 中华内分泌代谢杂志, 2020, 36(1):1-13
2. 中华医学会内分泌学分会. 高尿酸血症和痛风治疗的中国专家共识[J]. 中华内分泌代谢杂志, 2013, 029(011):913-920.
3. FitzGerald JD, Dalbeth N, Mikuls T, et al. 2020 American College of Rheumatology Guideline for the Management of Gout [published correction appears in Arthritis Rheumatol. 2021 Mar;73 (3): 413]. Arthritis Rheumatol. 2020;72 (6): 879-895.
4. Uson J, Rodriguez-García SC, Castellanos-Moreira R, et al. EULAR recommendations for intra-articular therapies. Ann Rheum Dis. 2021 ;80 (10) :1299 -1305.
5. Qaseem A, Harris RP, Forciea MA, et al. Management of Acute and Recurrent Gout: A Clinical Practice Guideline From the American College of Physicians. Ann Intern Med. 2017;166(1):58-68.
6. Baillet A, Gossec L, Carmona L, et al. Points to consider for reporting, screening for and preventing selected comorbidities in chronic inflammatory rheumatic diseases in daily practice: a EULAR initiative. Ann Rheum Dis. 2016; 75(6):965-973. |